Jumper’s knee, jumpers knee, hoppekne, hopperkne eller patellar tendinopati er ulike navn på samme tilstand. Patellar tendinopati er den mest presise beskrivelsen, medisinsk sett. Det er en belastningslidelse i øvre del av senen mellom kneskål og skinnebeinet.
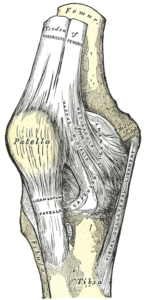
Patellar senen (kalles også patellar ligament eller ligamentum patellae) er en del av kneets strekkapparat og sitter i enden av den kraftige quadriceps muskelen som er ansvarlig for at vi kan aktivt, viljestyrt, strekke kneet.
I visse situasjoner er patellarsenen utsatt for stor belastning, akutt eller over tid. Ved svært stor akutt belastning, kan senen ryke, helt eller delvis. Mer vanlig er imidlertid repetert belastning over tid som samlet overgår kroppens evne til restitusjon av senevevet.
Sistnevnte er mekanismen bak patellar tendinopati (eller jumper’s knee). Det er bred enighet om at tilstanden består av mikrobrudd i senevevet som overgår kroppens evne til å nydanne/reparere det skadete vevet. Hos idrettsutøvere er det vanligvis en kombinasjon av for stor treningsmengde og for lite restitusjon (hvile).

Som navnet jumper’s knee (eller hopperkne) tilsier, er idrettsutøvere som trener og utøver mye hopp, spesielt utsatte. Det er i landingsfasen av hoppet at den største belastningen finner sted. Det er derfor ikke overraskende at volleyball- og basketball spillere er spesielt utsatte, da disse hopper (og lander på føttene) hele tiden. Prevalensen blant volleyball spillere er angitt å være 14-50% (i ulike studier). Tilsvarende for basketball spillere er angitt å være 32% (i en norsk studie ved Lian og medarbeidere fra 2005).
Så mange som 20% av aktive idrettsutøvere opplever patellar tendinopati i løpet av karrieren. Ofte er tilstanden forbigående og/eller mild, og til å leve med. Andre ganger er tilstanden kronisk og hemmende. Patellar tendinopati kan da redusere livskvalitet, evnen til å delta i sport og fritidsaktiviteter, samt evnen til å fungere i et (for knærne) tungt fysisk arbeide.
Studier har vist at 55% av aktive idrettsutøvere oppgir at tilstanden hemmer deres idrettsprestasjoner og at 16% oppgir at tilstanden hemmer arbeidsevnen. Patellar tendinopati kan i mange tilfeller bety slutten på en idrettskarriere og føre til sykemelding hos håndverkere.
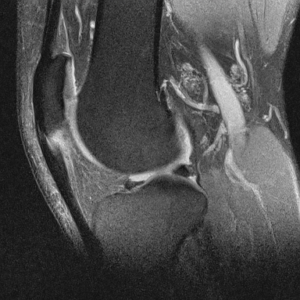
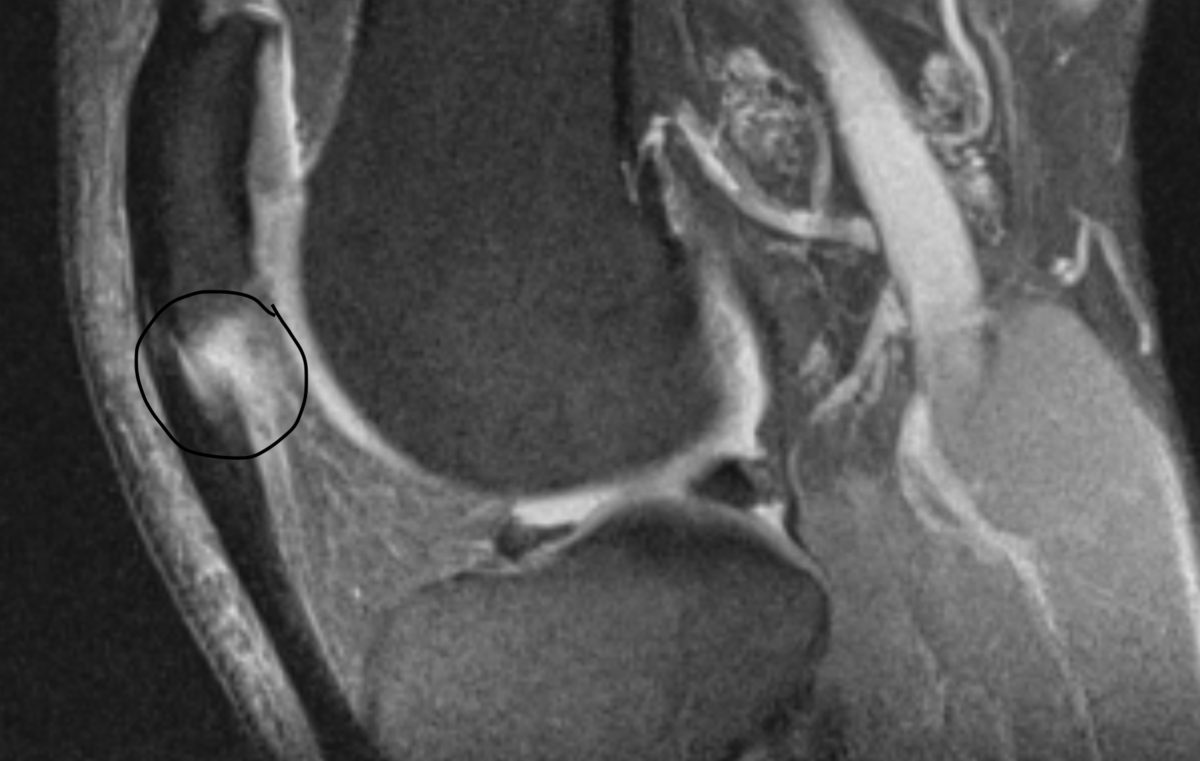
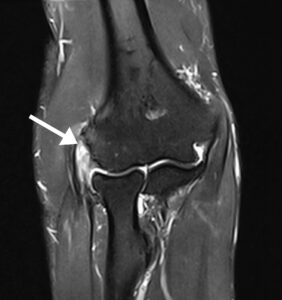
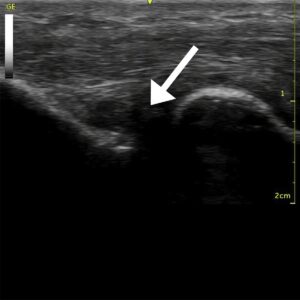
Diagnosen (patellar tendinopati eller jumper’s knee) kan stilles ved at det foreligger (1) en typisk sykehistorie og (2) typiske funn ved klinisk undersøkelse av kne leddet, gjerne ved en lege eller fysioterapeut. Viktigst i så måte, er hevelse og distinkt palpasjonsømhet i senen like under kneskålen (patella). Vanligvis vil det også være klare funn ved MR og ultralyd (fortykket sene med økt væskeinnhold og tap av normal fiberstruktur, samt i kroniske tilfeller innslag av rifter). Billed diagnostikk er ofte unødig ved mildere tilfeller og typisk klinikk. Slik diagnostikk er imidlertid til hjelp ved et uklart sykdomsbilde og der kirurgi kan være aktuelt. MR kan dessuten være nødvendig for å utelukke andre årsaker til smertene. Røntgen bilder vil vanligvis vise normale forhold, men i langvarige tilfeller kan det sees en påleiring/beinspore ved patellaspissen (ved senefestet).
Mildere tilfeller av relativ kort varighet behandles gjerne med ro, avlastning (og/eller alternativ trening, som sykling), smertestillende og/eller NSAIDs (evt. som gel). Rehabilitering ledet av en fysioterapeut vil stort sett alltid være nyttig og regnes som den viktigste delen av behandlingen ved gjenstridig jumpers knee. Tøyninger, styrketrening og eksentrisk trening er grunnpilarer i rehabiliteringen og doseres av fysioterapeuten.
Pasienter ønsker seg alltid en «Quick-Fix», men ved de fleste kroniske tendiopatier, inkludert jumpers knee, er det lite holdepunkt for at dette eksisterer. Det er lite dokumentasjon for at bruk av nåler, injeksjoner, PRP/APS, laser, sklerosering, sjokkbølgebehandling (ECSWT) etc. endrer forløpet.
Der rehabilitering har vært forsøkt iherdig i 3-6 måneder uten hell, kan det være aktuelt å vurdere kirurgi. Dette gjøres best artroskopisk ved en spesialist i ortopedisk kirurgi med erfaring i inngrepet. Etter en artroskopisk undersøkelse for å utelukke skader i andre strukturer, undersøker kirurgen undersiden av patellar senen, fjerner synovium under senen, som ofte inneholder innvoksende smertefibre og små blodkar. Dernest leses senen for degenererte senefibre. Prosedyren tar sikte på å legge til rette for tilheling, på samme måte som ved tennisalbue.